CHIRURGIE PRÉNATALE DU SPINA BIFIDA :
L’ESSAI THÉRAPEUTIQUE ENDOSPIN
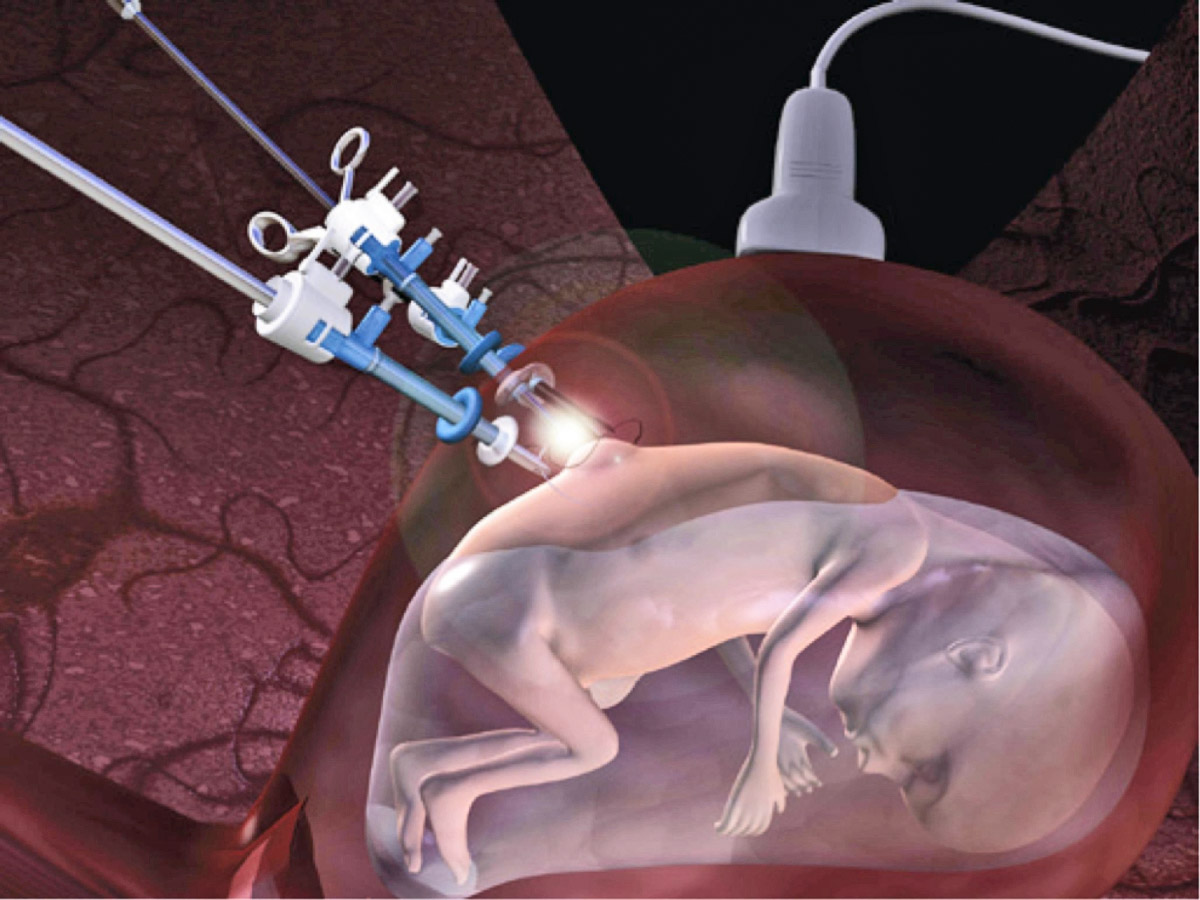
ENDOSPIN est un essai thérapeutique cherchant à montrer la faisabilité d’une chirurgie prénatale endoscopique : nous souhaitons démontrer qu’une réparation chirurgicale endoscopique à 2 trocars de 3 mm permet d’obtenir la même réparation que par voie “ouverte” (c’est à dire avec une ouverture de l’utérus – ou hystérotomie) sans en avoir les risques maternels et obstétricaux.
CONTACT
CHIRURGIE PRÉNATALE DU SPINA BIFIDA :
L’ESSAI THÉRAPEUTIQUE ENDOSPIN
CRITÈRES D’INCLUSION
- Age maternel ≥ 18 ans affiliée à un régime de sécurité sociale et ayant une compréhension correcte du français
- Grossesse monofoetale à un âge gestationnel avant 26 SA 0J
- MMC dont la limite supérieure est > S1 et < T1
- Malformation de Chiari
- Absence de malformation associée ou d’anomalie chromosomique
- Caryotype ou FISH normale
- Le recours possible à une interruption médicale de grossesse a été expliqué mais n’est pas souhaité à ce stade, tout en préservant cette possibilité au cours de l’évolution postopératoire
CRITÈRES DE NON INCLUSION
- Cypho-scoliose fœtale sévère associée
- Facteurs de risque de prématurité: col < 15mm, antécédents d’au moins deux fausses-couches tardives, rupture prématurée des membranes préexistante
- Anomalies d’insertion placentaire connue: placenta previa, accreta ou hématome/décollement
- Index de masse corporelle > 35
- Anomalies utérines: fibrome interstitiel volumineux, malformation utérine
- Infection maternelle à risque de transmission fœtale : HIV, HCV, HBV
- Contre-indication chirurgicale ou anesthésique
- Milieu social précaire et/ou isolement extrême rendant la surveillance post-opératoire et post-natale impossible
- Demande d’interruption médicale de grossesse
Laparotomie transversale selon Pfannenstiel et exposition de l’utérus. Le fœtus est positionné par manœuvres externes et sous contrôle échographique afin d’exposer la MMC. Un amniodrainage de 200 cc environ sera réalisé à l’aiguille 18G suivi d’une insufflation de CO2 à une pression < 20mmHg. Un trocart de 10 Fr (COOK, Group Inc, Indiana, USA) sera introduit dans la cavité amniotique selon une technique de Seldinger et sous contrôle échographique, permettant l’introduction d’un foetoscope 2mm 0° (Karl Storz, Tuttlingen, Allemagne). Un deuxième trocart 6-10 Fr sera placé sous contrôle de la vue, permettant l’introduction d’instruments Storz pour la réalisation de la chirurgie. La MMC sera ouverte et libérée à son interface avec la peau au laser Diode libérant la placode sur toute la circonférence. La couverture sera réalisée par un premier plan musculaire en suturant les muscles para-vertébraux par un surjet auto-bloquant 4/0 (Covidien V-loc® ou Ethicon Stratfix®), puis les berges cutanées seront suturées par un surjet auto-bloquant 4/0. Si l’affrontement des muscles paravertébraux est impossible, la suture d’un patch dural de collagène (Integra DuraGen®) sera réalisée soit par endoscopie soit après hystérotomie si l’endoscopie s’avère impossible et que cette modalité a été acceptée par la patiente lors de l’information pré-opératoire. Si l’affrontement cutané est impossible, des contre-incisions de décharge seront réalisées à 1-2 mm de la lésion permettant la suture.
Une hospitalisation de 4 jours est prévue après l’intervention. Le retour à domicile sera accompagné d’un repos complet pendant au moins 2 semaines. La surveillance obstétricale sera hebdomadaire avec un examen clinique et une échographie afin d’évaluer la vitalité fœtale, la quantité de liquide amniotique, la longueur cervicale, la couverture de la lésion, la malformation de Chiari, la ventriculomégalie. Une IRM sera réalisée au terme de 28-33 SA.
En cas de rupture prématurée des membranes, suivant les protocoles en vigueur à la maternité Necker-Enfants Malades, la patiente sera hospitalisée dans le secteur de grossesse pathologique et une expectative sera prévue jusqu’à 34 SA en l’absence de complications.
La naissance pourra être réalisée par césarienne à terme ou même par voie basse, ce qui est un avantage de la chirurgie foetoscopique comparé à la technique «ouverte» : non-seulement cette chirurgie permet d’éviter le risque de rupture utérine au cours de cette grossesse, mais elle préserve l’avenir obstétrical pour les grossesses futures. L’enfant sera pris en charge par l’équipe de Néonatologie de l’hôpital Necker – Enfants Malades puis en fonction de l’état néonatal, hospitalisé dans le secteur de Néonatologie ou de Réanimation néonatale et pédiatrique.
Le suivi des enfants opérés in utero sera comparable à celui réalisé pour les enfants porteurs de MMC réparée à la naissance par l’équipe de neurochirurgie. Ce suivi sera assuré par une équipe pluridisciplinaire de neurochirugiens et neuropédiatres.
- A la naissance (J1), un examen clinique de la lésion sera réalisé pour juger d’une indication de chirurgie post-natale. Une imagerie par échographie transfontanellaire permettra de juger d’une hydrocéphalie ou d’une malformation de Chiari.
- Suivi pédiatrique : Tous les enfants seront évalués à 1 mois, 6 mois et 12 mois avec un examen clinique et neurologique ainsi que les tests neuro-développementaux habituels dans cette pathologie. A 1 mois et à 1 an, une IRM sera réalisée afin d’évaluer la moelle épinière et le développement cérébral. Dans le cadre de cette étude, le suivi se termine à 30 mois par un examen clinique et neurologique ainsi que des tests neuro-psychologiques adaptés : test de Brunet-Lézine et WPPSI-III.
Le suivi pédiatrique réalisé dans le cadre de cette étude ne diffère pas du suivi pédiatrique habituel des enfants pris en charge pour une MMC à l’hôpital Necker
CRITÈRE DE JUGEMENT PRINCIPAL
- Succès chirurgical défini par :
- Dissection de la placode
- Couverture cutanée ou par patch
- Par voie purement endoscopique à 2 trocarts
- Nécessité d’une intervention néonatale
- Disparition de la malformation de Chiari
- Nécessité d’une dérivation ventriculo-péritonéale < 6 mois
- Le niveau fonctionnel de la lésion et le bénéfice locomoteur
- Morbidités maternelle et fœtale : i) mort fœtale ; ii) rupture prématurée des membranes ; iii) prématurité ; iv) chorio-amniotite ; v) complications hémorragiques périopératoire ; vi) autres événements indésirables graves.
CRITÈRES DE JUGEMENT SECONDAIRES
- Examen clinique neurologique
- Test de Brunet-Lézine
- Echelle d’intelligence de Wechsler (WPPSI III)
CONTACT CPDPN NECKER
(CENTRE PLURI-DISCIPLINAIRE DE DIAGNOSTIC PRÉNATAL)
DERNIERS ARTICLES MIS EN LIGNE
SEVERE AND PROGRESSIVE NEURONAL LOSS IN MYELOMENINGOCELE BEGINS BEFORE 16 WEEKS OF PREGNANCY
Selima Ben Miled MD a, b, e, Laurence Loeuillet MD b, Jean-Paul Duong Van Huyen MD, PhD c, Bettina Bessières MD b, Amel Sekour MS b, Brigitte Leroy MD f, Julia Tantau MD f, Homa [...]
DÉPISTAGE DU CMV DURANT LA GROSSESSE : DISTINGUER LE VRAI DU FAUX
Organisée à l’initiative de L.E.N. Medical-Axis Santé, une table ronde a réuni Marianne Leruez-Ville, Anne-Hélène Labissy, Jean-François Magny et Yves Ville. L’occasion de procéder à une revue critique des conclusions du rapport du Haut Conseil [...]
LA PLATEFORME DE RECHERCHE LUMIERE ENTRE EN PHASE OPÉRATIONNELLE
MOTEUR ! La plateforme LUMIERE est opérationnelle depuis le mois de Juillet 2019 ! Les travaux achevés et l'IRM installée, les premiers examens ont pu être effectués. L'inauguration officielle de cette plateforme de recherche en [...]