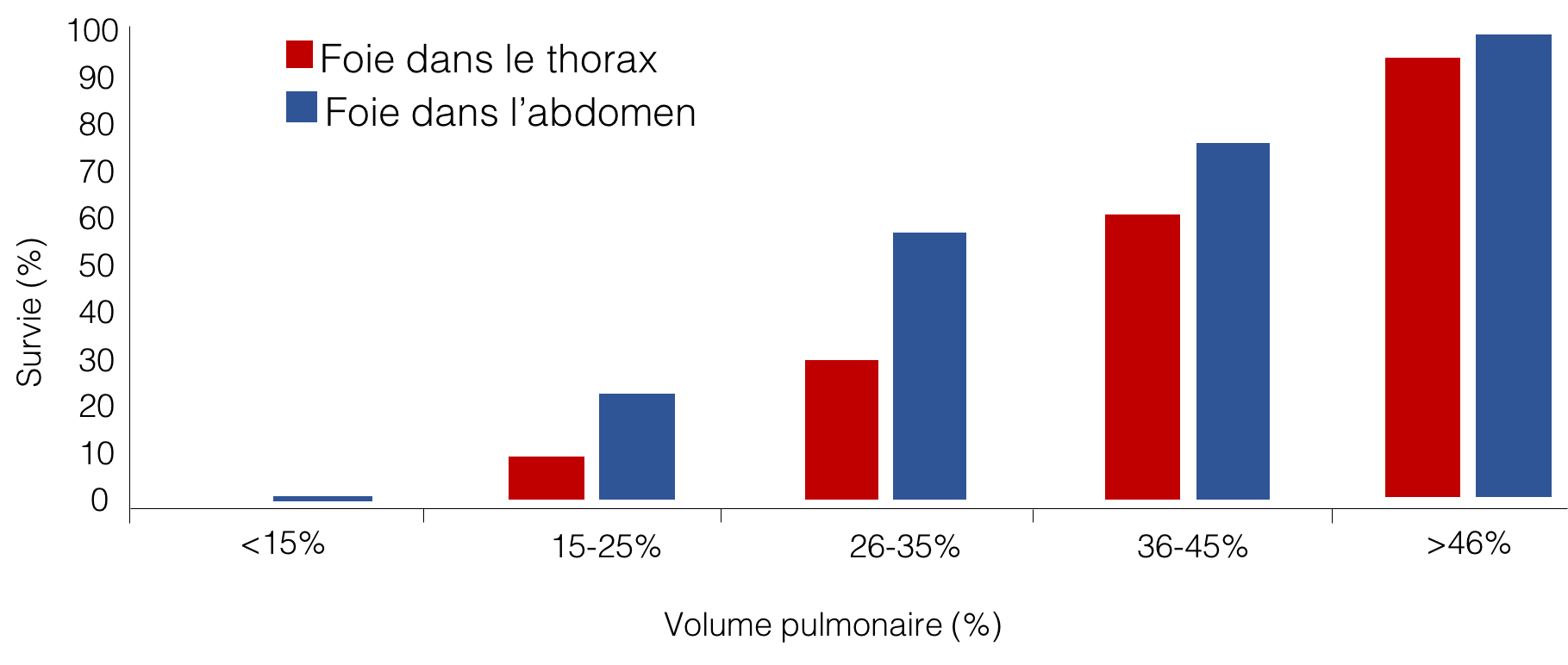HERNIE DIAPHRAGMATIQUE
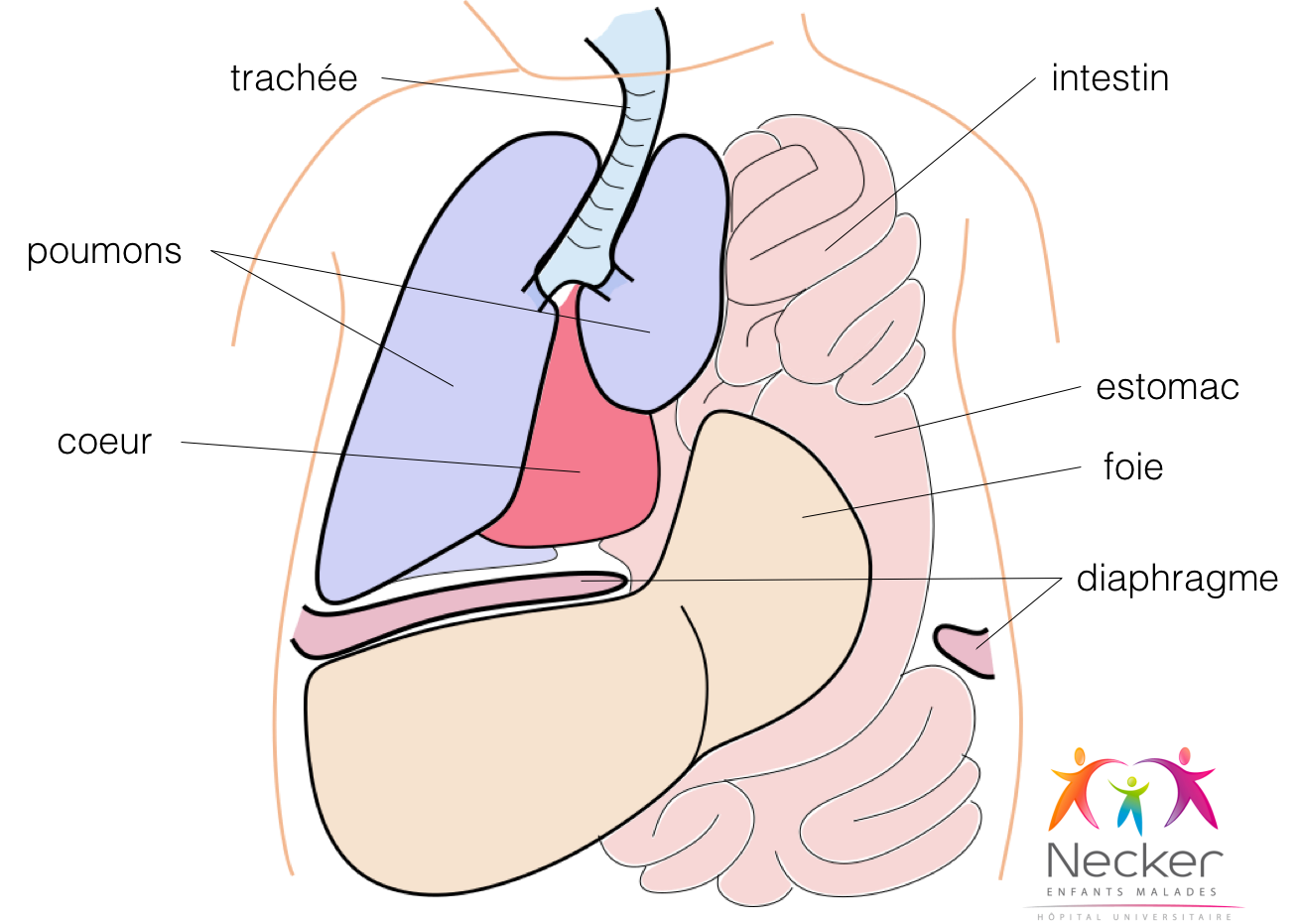
Le diaphragme est un muscle respiratoire séparant l’abdomen du thorax. La hernie diaphragmatique est la conséquence de l’absence de fermeture du muscle du diaphragme au cours des premières semaines de développement, laissant une ouverture dans le diaphragme. Il en résulte un passage d’organes abdominaux dans le thorax à travers cette ouverture. De nombreux organes peuvent etre herniés: estomac, foie, intestin, rate, rein.
Le plus souvent, cette hernie est du coté gauche, mais dans 20% des cas elle est à droite.
Il s’agit d’une malformation rare, survenant chez 1 à 5/10000 naissances.
Pronostic
Le pronostic est lié à l’absence d’anomalie génétique associée à cette malformation et au développement des poumons.
De nombreuses anomalies génétiques peuvent etre révélées par une hernie diaphragmatique: il peut s’agir d’anomalies chromosomiques, dont le diagnostic sera posé rapidement en réalisant une amniocentèse ou de maladies génétiques pour lesquelles le diagnostic repose essentiellement sur l’échographie.
La compression précoce des poumons par les organes abdominaux herniés limite leur développement et leur croissance: il en résulte une hypoplasie pulmonaire. A la naissance, l’hypoplasie pulmonaire nécessite des apports importants en oxygène et peut limiter l’apport de sang vers les poumons et augmenter la pression artérielle dans les vaisseaux pulmonaires (hypertension pulmonaire).
Une fois le diagnostic confirmé, l’évaluation repose sur l’échographie et sur une IRM réalisée entre 26 et 28 SA.
L’échographie et l’IRM permettent d’évaluer le volume pulmonaire: dans une hernie gauche, l’échographie mesure le rapport entre la surface du poumon droit et le périmètre céphalique: ce rapport est appelé “lung-to-head ratio” ou LHR. En IRM, le volume des 2 poumons est mesuré. Le LHR comme le volume pulmonaire en IRM sont exprimés en pourcentage attendu pour l’âge de la grossesse.
La position du foie est également un élément important du pronostic: pour un même volume pulmonaire mesuré, lorsqu’une partie du foie est herniée dans le thorax, le pronostic est moins bon.
Prise en charge à la naissance
In utero, le développement foetal est le plus souvent normal et, en dehors de certaines complications, la grossesse est le plus souvent menée à terme. La naissance est programmée à l’hôpital Necker en coordination avec les équipes de néonatologie et de chirurgie. La prise en charge postnatale est très codifiée, et répond aux recommandations du protocole national de diagnostic et de soins (PNDS) du Centre de Référence Maladies Rares, dont l’hôpital Necker fait partie.
A la naissance, l’enfant est immédiatement pris en charge par l’équipe de néonatologie: l’enfant est sédaté et une assistance respiratoire par intubation trachéale est mise en place dès la naissance, ainsi qu’une perfusion. Dès ces premiers gestes réalisés, l’enfant est transporté en réanimation néonatale. La chirurgie est différée de 24 à 48h afin de pouvoir stabiliser l’enfant sur le plan respiratoire et hémodynamique. L’alimentation est réalisée par voie intraveineuse. La chirurgie est réalisée en réanimation sans déplacer l’enfant, soit en ouvrant le thorax (thoracotomie), soit par endoscopie (thoracoscopie): les organes herniés sont replacés dans l’abdomen et le diaphragme est refermé, parfois en utilisant une plaque synthétique lorsque l’ouverture du diaphragme est trop importante. La poursuite des soins post-opératoire est longue (plusieurs semaines): en collaboration avec les chirurgiens, cardiologues, pneumologues, l’assistance respiratoire et hémodynamique est progressivement réduite et l’enfant est progressivement alimenté par voie entérale en utilisant une sonde placée dans l’estomac puis par voie orale (au biberon ou au sein). A la sortie de néonatologie, les équipes de chirurgie et de néonatologie se coordonnent pour le suivi qui inclue la surveillance de la croissance, la prévention des infection broncho-respiratoires (vaccinations de l’enfant et de l’entourage).
Traitement prénatal (voir article détaillé)
Dans les formes de mauvais pronostic, un traitement prénatal peut être discuté. En effet, cette intervention pourrait permettre d’améliorer la croissance et le développement des poumons pour augmenter les chances de survie à la naissance, en diminuant les risques de complications graves néonatales. La pose d’un ballonnet endotrachéal par foetoscopie est une intervention foetale qui permet de stimuler la croissance des poumons au 3ème trimestre de la grossesse et d’augmenter les chances de survie. Cette procédure, parfois appelée PLUG, est réalisée entre 28 et 30 SA, sous anesthésie péridurale maternelle et anesthésie générale foetale. Le ballonnet est laissé en place 4 à 6 semaines. En dehors de certaines complications, il est retiré en utilisant la même technique endoscopique qu’à la pose. Pendant toute la période où le ballonnet est en place dans la trachée, la mère doit rester à proximité de l’hôpital Necker ou d’un centre pouvant prendre en charge cette situation délicate: en effet, en cas de rupture ou de mise en travail spontanée, il est impératif de pouvoir retirer le ballonnet en urgence, 24H/24 et 7J/7, avec l’aide d’un ORL pédiatre, parfois en réalisant une procédure EXIT.
Risques du traitement prénatal
Le risque principal du traitement prénatal est la rupture prématurée des membranes et la prématurité sévère, qui surviennent dans 15% des cas. Dans certains cas, le ballonnet doit être retiré en urgence, et de façon exceptionnelle, après la naissance. Ces situations d’urgence, comportent des risques vitaux pour l’enfant, en particulier en cas de prématurité. Ces risques doivent être mis en balance avec le bénéfice potentiel de ce traitement.
Essai thérapeutique international
La place du traitement prénatal dans la prise en charge prénatale des hernies diaphragmatiques n’est pas parfaitement définie: il n’est pas certain aujourd’hui que le bénéfice de ce traitement excède ses risques. Pour les patientes qui le souhaitent, ce traitement est le plus souvent proposé dans le cadre d’un essai thérapeutique randomisé international, c’est-à-dire une recherche dans laquelle les patientes qui participent ont une chance sur 2 d’avoir le traitement, les autres ont une prise en charge postnatale habituelle. La participation, ou non à ce protocole de recherche sera discuté au cas par cas avec les équipes de néonatologie et de chirurgie de l’hôpital Necker. Pour plus d’information, voir www.totaltrial.eu.
CONTACT
HERNIE DIAPHRAGMATIQUE
Le conseil est réalisé en hospitalisation de jour, au cours de laquelle nous organiserons:
- Un entretien avec l’équipe du centre de diagnostic prénatal
- Une échographie foetale
- Une échocardiographie par un cardiologue
- Un entretien multidisciplinaire avec un néonatologiste, un chirurgien pédiatre et un obstétricien tous spécialisés dans la prise en charge des hernies diaphragmatiques.
- Une amniocentèse peut être réalisée au même moment.
Pour les formes de pronostic sévères: pose du ballonnet entre 27+0 et 29+6 SA
- Age > 18 ans
- Consentement éclairé
- Hernie diaphragmatique gauche
- LHR < 25%
- Absence d’anomalie morphologique ou cytogénétique associée
- Age gestationnel < 29+5 SA
- Longueur cervicale > 15 mm
Pour les formes de pronostic intermédiaire: pose du ballonnet entre 30+0 et 32+6 SA
- Age > 18 ans
- Consentement éclairé
- Hernie diaphragmatique gauche
- LHR < 35% ou LHR >35% et <44.9% et foie intrathoracique
- Absence d’anomalie morphologique ou cytogénétique associée
- Age gestationnel < 32+5 SA
- Longueur cervicale > 15 mm
La pose de ballonnet intra-trachéale est réalisée au bloc opératoire, sous anesthésie péridurale, perfusion continue de TRACTOCILE et antibioprophylaxie per-opératoire. Anesthésie et curarisation foetale intrafuniculaire ou intra-musculaire (Sufentanyl et Tracrium). Un foetoscope courbe 3 mm à 3 canaux est inséré après mise en place d’un trocart 10Fr sous contrôle échographique. Exposition des cordes vocales et insertion du foetoscope dans la trachée avec visualisation de la carène. Le ballonnet est posé au dessus de la carène et gonflé avec 0.8 à 1 mL. Retrait du foetoscope et du trocart et contrôle échographique de la bonne position du ballonnet. Une surveillance post-opératoire immédiate de 2 heures est réalisée en salle de surveillance post-interventionnelle, jusqu’à levée des effets de la péridurale.
Un délai de réflexion est nécessaire après l’entretien multidisciplinaire réalisé en hospitalisation de jour. Si la réalisation d’une intervention prénatale est décidée celle ci est programmée au bloc opératoire de la maternité après une consultation d’anesthésie et les prises de sang nécessaires. Une hospitalisation de 24 heures après l’intervention est nécessaire pour vérifier l’absence de complications foetales ou obstétricales. Un suivi régulier hebdomadaire est ensuite réalisé à Necker. Une 2ème IRM est programmée à 32-34 semaines d’aménorrhée, avant le retrait du ballonnet, afin d’évaluer l’efficacité du geste. La naissance est ensuite organisée en concertation avec les équipes de néonatologie et de chirurgie.