INFECTION CONGÉNITALE À CYTOMEGALOVIRUS
Le cytomégalovirus (CMV) est un virus responsable d’une infection bénigne chez les enfants et les adultes: les symptômes sont ceux d’une virose banale et passent souvent inaperçue. Ce virus est très contagieux, à travers toutes les sécrétions corporelles. Il est fréquemment responsable de petites épidémies dans les crèches. Néanmoins, au cours de la grossesse, le virus peut être transmis au foetus: il peut alors être responsable de symptômes chez le foetus et le nouveau né. Il s’agit d’une des infections foetales les plus fréquentes.
Lorsque la mère est infectée, le virus se réplique dans le placenta et peut être transmis dans 40% des cas au foetus par un passage sanguin. In utero, l’infection peut être responsable de nombreux symptômes, dont la majorité est bénigne. Néanmoins, dans quelques cas l’infection est grave et peut être responsable d’un handicap chez l’enfant.
Diagnostic de l’infection chez la mère
Le diagnostic repose sur la sérologie. A l’hôpital Necker, dont le laboratoire de virologie fait partie du Centre National de Référence du CMV, nous réalisons un dépistage systématique au premier trimestre, lors du bilan de début de grossesse. La sérologie du CMV dose deux types d’anticorps: les IgM et les IgG. les IgM sont les premiers à apparaître et disparaissent en quelques semaines à quelques mois. Suivent les IgG qui perdurent toute la vie. En France, environ 50% des femmes enceintes sont seropositives pour le CMV, c’est à dire qu’elles ont contracté le CMV avant leur grossesse. A la différence, d’autres infections comme la toxoplasmose, la séropositivité ne procure pas une immunité constante.
L’infection maternelle est suspectée lorsque la première sérologie montre des IgM, ou lorsque des IgG apparaissent en l’absence d’anticorps sur une sérologie précédente: il s’agit d’une séroconversion.
En début de grossesse, il est parfois nécessaire de dater plus précisément le début de l’infection afin de s’assurer que l’infection n’a pas eu lieu avant le début de grossesse. L’avidité des IgG mesure la maturité de ces anticorps (leur affinité pour le virus): plus l’avidité est élevée, plus l’infection est ancienne. Il est alors parfois possible d’exclure une infection dans les 3 derniers mois.
Diagnostic de l’infection chez le foetus
Le diagnostic de l’infection chez le foetus repose exclusivement sur la recherche du virus dans le liquide amniotique, en réalisant une amniocentèse. Cette amniocentèse doit être réalisée 6 à 8 semaines après le début présumé de l’infection et pas avant 18 SA. La performance diagnostique de ce test est excellente, mais il existe néanmoins des faux-négatifs dans 5% des cas, justifiant de maintenir la surveillance échographique même lorsque l’amniocentèse est négative. Une amniocentèse sera proposée soit à la suite d’une séroconversion, soit en cas de signes échographiques évocateurs.
Pronostic de l’infection chez le foetus
Le pronostic de l’infection ne peut être réalisé que lorsque le résultat de l’amniocentèse est connu. Les examens permettant d’affiner le pronostic in utero comporte:
- l’échographie foetale: elle est répétée au moins tous les mois, parfois plus. Elle recherchera des signes d’atteinte digestive, hépatique, placentaire, et surtout cérébrale.
- l’IRM foetale: cet examen est habituellement réalisé au mieux à 30-32 SA, mais peut être réalisé plus tôt, vers 28 SA. L’IRM complète les résultats de l’échographie.
- la ponction de sang foetale permet le diagnostic d’une atteinte hématologique, en particulier une thrombopénie, qui est associée à un risque accru de handicap. A la différence de l’échographie et de l’IRM, la ponction de sang est une procédure invasive, qui comporte un risque pour la grossesse, même si ce risque est faible lorsque le geste est réalisé par un opérateur entraîné.
Le pronostic d’une infection congénitale à CMV est très bon dans la très grande majorité des cas. Néanmoins, il existe un risque de trouble de l’audition dans 10% des cas, que les examens réalisés in utero ne permettent pas de diagnostiquer.
Traitement prénatal
Il n’y a pas de mesure préventive permettant d’éviter l’infection et il n’existe pas à ce jour de vaccin efficace. Il n’existe pas non plus de traitement permettant de limiter la transmission foetale après l’infection, même si l’utilisation d’immunoglobulines et d’antiviraux ont été proposées et sont en cours d’évaluation.
Nous avons néanmoins montré dans un essai thérapeutique de phase 2, que le Valaciclovir (ZELITREX), donné à haute dose chez la mère, est une molécule candidate réduisant potentiellement les symptômes de la maladie à la naissance lorsque le foetus présentait des symptômes modérés in utero.
Aujourd’hui, du fait de son innocuité, nous proposons systématiquement ce traitement aux patientes dont le foetus présente des symptômes modérés in utero après un diagnostic positif par amniocentèse.
CONTACT
INFECTION CONGENITALE
Au moins un symptôme extra-cérébrale compatible avec une infection foetale à CMV:
- retard de croissance intra-utérin
- anomalie du volume de liquide amniotique
- ascites et/ou épanchement pleural
- oedème sous-cutané
- anasarque
- placentaomégalie >40 mm
- intestin hyperéchogène
- hépatomégalie > 40 mm
- splénomégalie > 30 mm
- calcifications hépatiques
et/ou 1 anomalie intra-cranienne modérée:
- ventriculomégalie modérée (<15 mm)
- calcification cérébrale unique
- adhérence intraventriculaire
- vaculopathie lenticulo-striée
et/ou anomalie sur la ponction de sang foetale:
- virémie foetale > 3000 copies/mL
- taux de plaquettes < 100 000 /mm3
Le conseil est réalisé en hospitalisation de jour, au cours de laquelle sont réalisés:
- Un entretien avec l’équipe du centre de diagnostic prénatal
- Une échographie foetale
- Un entretien multidisciplinaire un néonatologiste et un obstétricien
- Eventuellement, une IRM foetale
- Eventuellement, une amniocentèse et/ou une ponction de sang foetal
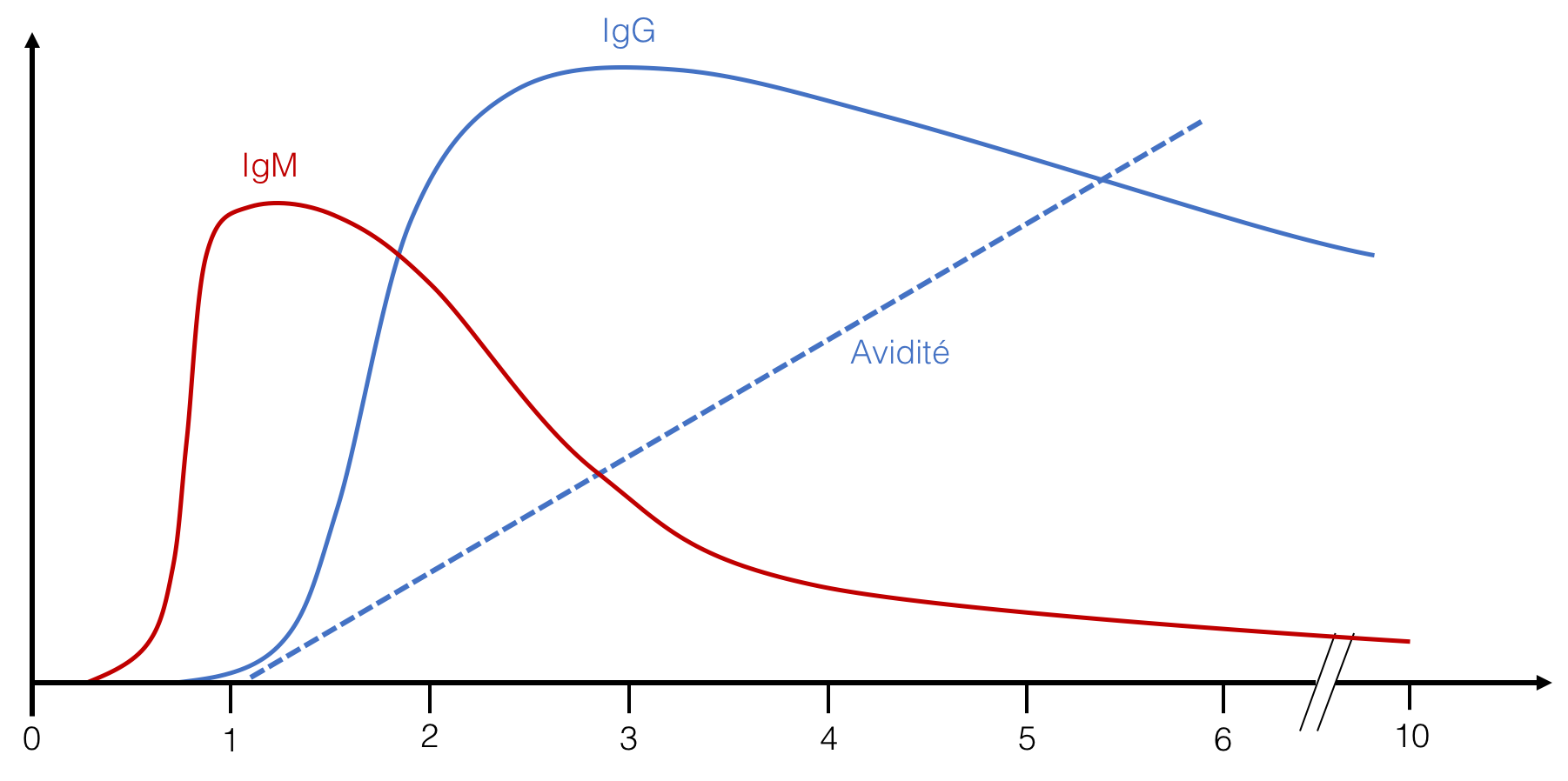
Evolution des anticorps IgM et IgG dans les mois qui suivent l’infection à CMV
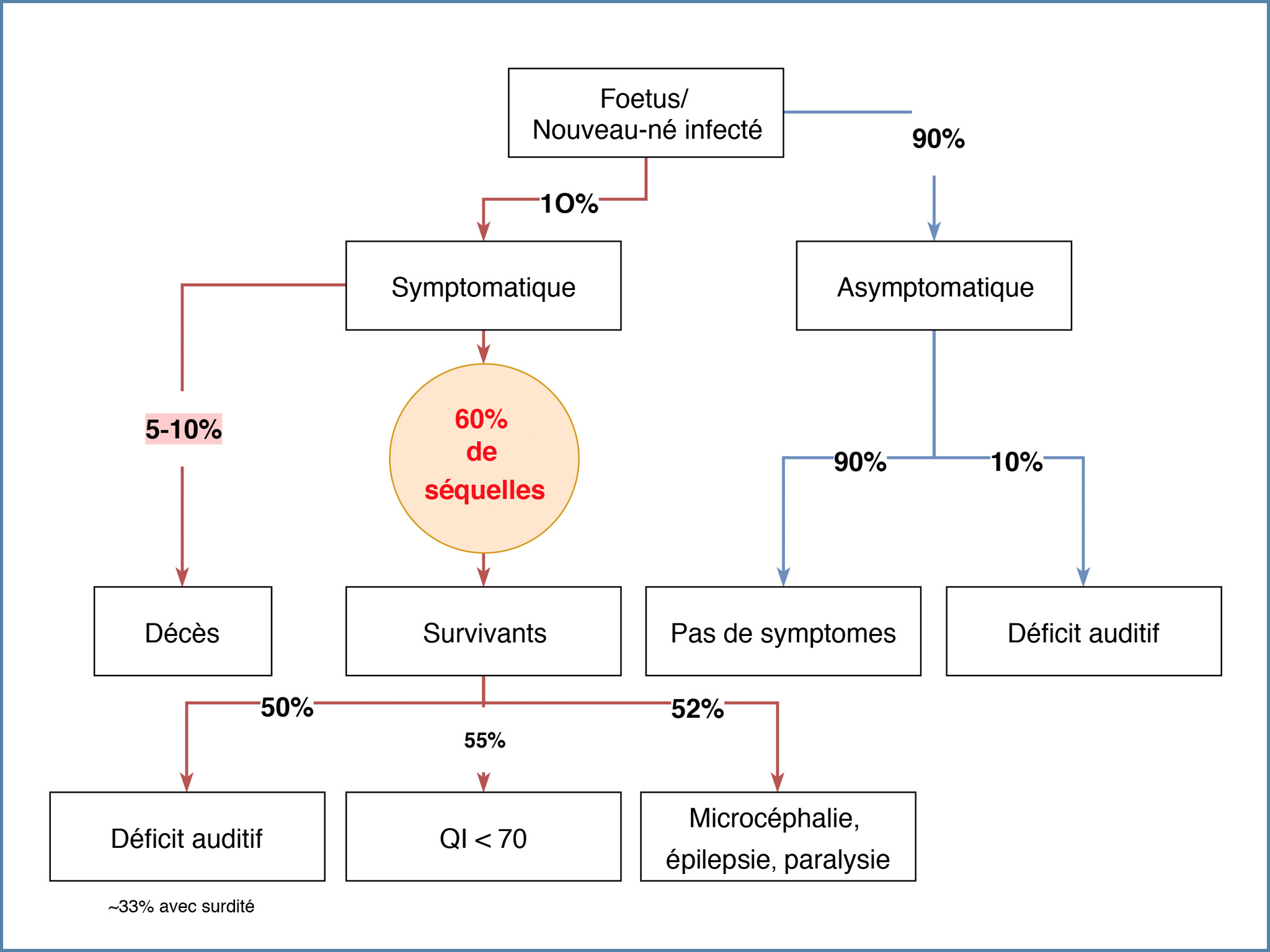
Epidémiologie de l’infection congénitale à CMV
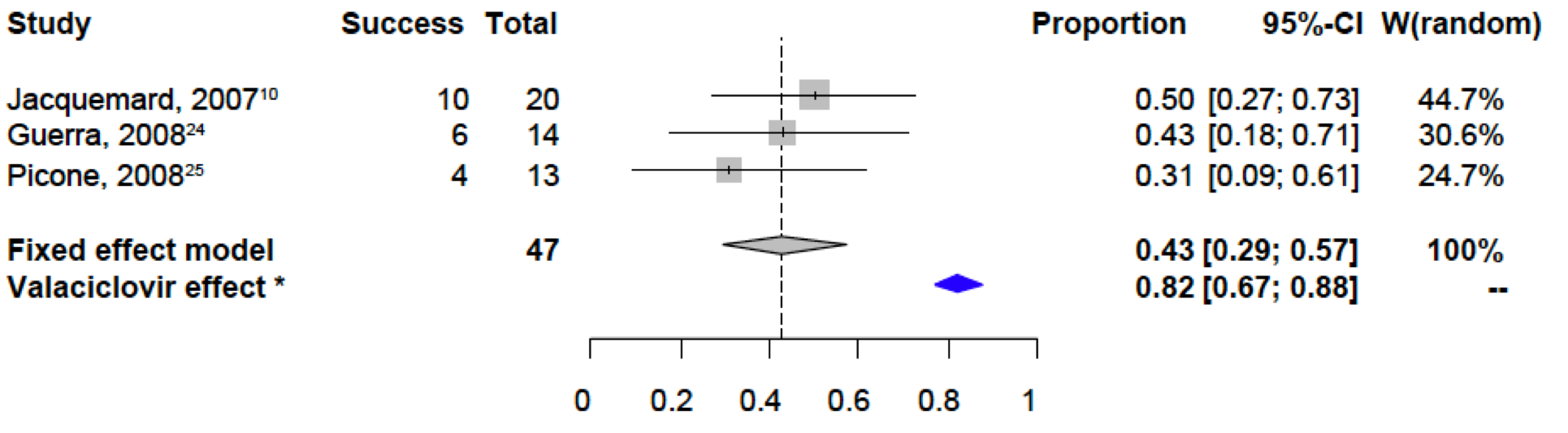
Résultats de l’étude CYMEVAL 2, montrant 82% d’enfants asymptomatiques à la naissance après traitement in utero dans les cas présentant des symptômes modérés in utero, comparé au taux de 43% d’enfants asymptomatiques sans traitement en regroupant les résultats de 3 études historiques.